Удачное ЭКО с первого раза, ощущения после подсадки

Удачное ЭКО с первого раза - что это значит
Процедура экстракорпорального оплодотворения помогает обрести радость появления малыша многим бесплодным парам. К сожалению, успешность искусственного оплодотворения далека от 100%, поэтому нужно быть готовым к любому развитию событий и не останавливаться. Психологи в таких случаях говорят: «Надейся на лучшее, но не забывай о худшем!» и «Делай, что должно, и будь, что будет!»
Удачное ЭКО с первого раза зависит от совокупности множества аспектов:
• оптимальная готовность организма к беременности;
• отсутствие обострения хронических заболеваний;
• высокое качество сперматозоидов;
• возраст от 20 до 35 лет;
• отсутствие сопутствующей патологии;
• хороший ответ яичников на проведение гиперстимуляции;
• сам факт оплодотворения и получение качественных преэмбрионов;
• структура эндометрия матки в момент переноса;
• удачная имплантация;
• правильно выбранная клиника;
• четкое соблюдение всех рекомендаций.
При выборе клиники обратите внимание на индивидуальность подхода.
ХГЧ при удачном ЭКО
Расскажем, что чувствует женщина после переноса оплодотворенных ооцитов до наступления срока сдачи анализа на ХГЧ, совсем не обязательно это говорит в пользу беременности, но и не отрицает ее.
Для справки: с наступлением беременности уровень ХГЧ начинает увеличиваться. Результат оценивают в динамике. Рост ХГЧ, а потом его остановка и уменьшение на сроках до 11 недель – неблагоприятный признак, который может свидетельствовать о замершей или внематочной беременности.
ХГЧ продуцируется оболочками плода, уровень его увеличивается в 2 раза через каждые 1,5 – 3 суток до достижения 1200 мЕд/мл. Максимальная активность роста ХГЧ при беременности после ЭКО фиксируются к концу первого триместра, т.е. на 11 – 12 неделе, далее происходит уменьшение, что не считается патологией. Предлагаем вашему вниманию таблицу, которая наглядно дает представление об уровне ХГЧ после переноса 3-х или 5-тидневного эмбриона, где «ДПП» – «дней после переноса».
Расчет ХГЧ проводят по эмбриональному сроку с момента переноса, но не с начала последней менструации. Если у вас нет возможности проконсультироваться с врачом, а результат анализа уже на руках, спросите, какой – эмбриональный или акушерский срок – использует лаборатория в заключениях.
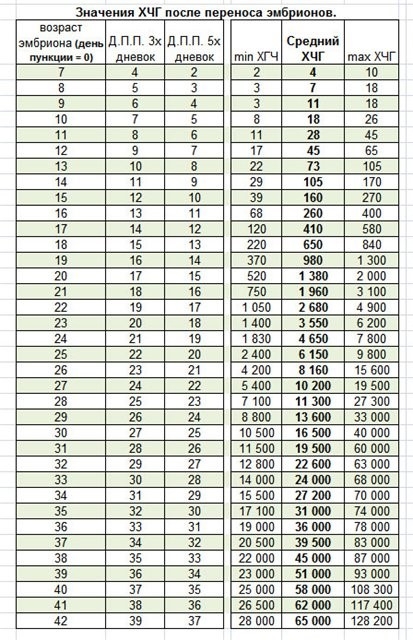
Важно! Анализ на ХГЧ проводят через 2 недели с момента пересадки. Результат более 100 мЕд/мл свидетельствует о наступившей беременности.
Некоторые пациентки сталкиваются с понятием «биохимическая беременность», что значит отсутствие беременности на фоне повышенных цифр ХГЧ. Именно поэтому важна динамика (т.е. нарастание продукции гормона), а не отдельно взятый результат.
Также нельзя не обратить внимания на тот факт, что показатели нормы у каждой лаборатории могут отличаться. В этом случае, обосновано сделать анализ крови на ХГЧ в нескольких местах.
Уровень менее 25 мЕд/мл показывает отсутствие беременности или выбран неправильный период для исследования крови.
Показатели ХГЧ при ЭКО в диапазоне от 25 до 100 мЕд/мл требуют исключения патологии в виде замершей беременности или внематочной.
ХГЧ и многоплодная беременность
Для получения лучшего результата при ЭКО часто подсаживают 2 или более эмбрионов, и иногда все они благополучно приживаются в матке. Соответственно, ХГЧ будет продуцироваться в 2 или 3 раза больше. Некоторые специалисты советуют умножить значения, приведенные в таблице, на 2.
Чтобы избежать ошибок, интерпретировать результат должен врач!
Признаки удачного ЭКО до сдачи ХГЧ

Конечно, волнение женщины после переноса оплодотворенной яйцеклетки (яйцеклеток) понять можно. Психологически имеет место надежда, тревога, страх неудачи и прочие эмоции, которые приводят к эмоциональной нестабильности. Нужно ли говорить, что это не лучшим образом сказывается на общем самочувствии. Женщина в этот период прислушивается к малейшим изменениям, сигналам со стороны организма, и, к сожалению, не всегда в состоянии правильно их расценить.
Ощущения после подсадки у каждой женщины индивидуальны, а учитывая то, что используются гормональные препараты, ориентироваться только на эти ощущения не стоит. Кроме того, определенные проявления могут быть следствием выполненной лапароскопии.
Удачной была попытка искусственного оплодотворения или нет, можно будет сказать только после сдачи крови на ХГЧ, через 2 недели после переноса.
А вот симптомы после ЭКО могут быть следующие:
• нагрубание молочных желез;
• появление пигментации;
• сонливость;
• перепады настроения;
• изменение пищевых привычек;
• увеличение живота;
• тошнота и даже рвота;
• заложенность носа;
• гриппоподобная реакция;
• незначительное повышение температуры;
• учащенное мочеиспускание;
• тяжесть внизу живота.
Незначительные коричневатые выделения из влагалища после ЭКО могут быть, как и при обычной беременности, следствием имплантации.
Вообще, замечено, чем легче произошел перенос, тем больше вероятность благоприятного исхода.
Гриппоподобные реакции, как правило, являются следствием иммунологического конфликта, иногда появляется сыпь, боль в горле, ломота в суставах.
Необходимо набраться терпения, четко соблюдать все рекомендации и не пропускать приема назначенных препаратов. Вышеперечисленные симптомы являются признаками беременности, вот только развиваются они спустя 5 – 7 недель у одних женщин, а у других практически отсутствуют.
Статистика удачных ЭКО в России

Статистические данные у каждой страны и даже клиники несколько различаются. Необходимо отметить, что количество удачно выполненных искусственных оплодотворений не равно числу родившихся детей, в 25% наступившая беременность заканчивается неблагополучно. Если брать средние цифры, первая попытка ЭКО удачна только у 35 – 40% женщин. Самый высокий шанс забеременеть с первого раза после вспомогательной технологии у молодых дам в возрасте до 29 лет при отсутствии мужских факторов бесплодия.
Отметим, что вероятность положительного результата выше у женщины с непроходимостью маточных труб, чем, например, при эндометриозе.
Результативность ЭКО зависит от причины бесплодия
Опять же, ЭКО выполняют, используя биоматериал после криозаморозки с помощью ИКСИ (результативность до 25%), используют «свежие» сперматозоиды и ИКСИ (эффективность от 32 % при первой попытке и возрастает до 75 – 78% при пятой), с гормональной стимуляцией 35 – 40%, в естественном цикле, без гормональных препаратов до 10%.
После 40 – 45 лет гормональный фон женщины меняется, и вероятность созревания полноценной яйцеклетки с каждым годом уменьшается. Беременность возможна только при использовании криоконсервированного биоматериала, либо с использованием донорской яйцеклетки (до 50%).
На вопрос, можно ли гарантировано забеременеть с одной попытки ЭКО, ответа не даст ни врач, ни клиника, ни статистика. Скажем так, шансы есть, и у некоторых это получается!
Если попытка окончилась неудачей, важно получить ответы на следующие вопросы:
• Какие еще обследования необходимо пройти перед следующей попыткой?
• Подходит ли ЭКО, как метод, или стоит прибегнуть к иным способам искусственного оплодотворения?
• Нужно ли вносить в схему (протокол) какие-либо изменения?
• Какой промежуток времени необходим до следующего ЭКО?
Даже если долгожданная беременность не наступила, мысль о том, что пройден определенный этап на пути к возможному рождению ребенка, должна немного вас утешить. Согласно статистике, успешность процедуры повышается при второй или третьей попытке, но прогноз менее утешителен при шестой, седьмой и т.д. Справедливости ради, отметим, что некоторые становились мамами после двенадцатой и более выполненных процедур ЭКО.
Возможные факторы неудачного ЭКО

• Аутоиммунные факторы гуморального и клеточного иммунитета.
В этом случае, организм матери воспринимает зародыш, как чужеродный объект, подлежащий уничтожению.
Для диагностики патологии исследуют иммунограмму. Если присутствует повышенное количество клеток – киллеров, обосновано проведение молекулярно-генетического исследования и анализ на цитокиновый профиль.
• Аллоиммунные факторы.
Иначе они называются факторы тканевой совместимости. Сходство антигенов тканевой совместимости у партнеров приводит к выкидышу.
Выполняется анализ крови мужчины и женщины на HLA-гены II класса (HLA-DRB1, DQA1 и DQB1-типирование), а также смотрят смешанную культуру лимфоцитов.
• Тромбофилические факторы.
Чрезмерная активность свертывающей системы крови у женщины – частая причина неблагополучного исхода беременности. Показана консультация гематолога с выполнением гемостазиограммы, анализа на мутации в системе кровообразования, гомоцистеин и пр. специфические исследования (волчаночный антикоагулянт, протеин С, Д – димер).
• Сбой гормонального фона.
• Аномалии развития органов репродукции и их заболевания (полип, миома, эндометриоз, кисты и пр.).
• Хромосомные патологии.
В обязательном порядке бесплодная пара должна пройти медико-генетическое консультирование с исследованием кариотипа каждого. Особенно это актуально для тех пар, где в роду были какие-либо генетические аномалии у родственников, либо имеются видимые стигмы у одного из партнеров (полидактилия (6 пальцев на руке, волчья пасть, заячья губа, низко посаженные уши, рыбий рот и пр).
• Инфекционные процессы.
Конечно, никто из врачей не будет делать процедуру ЭКО, если у женщины острая форма любой инфекции, но ведь заболеть можно и в первые сутки после пересадки. Тем более что стресс отрицательно воздействует на иммунитет.
Какие анализы нужны после срыва протокола при ЭКО (при неудачной попытке)
Список анализов на ЭКО в полном объеме рассмотрен в статье на нашем сайте.
Обосновано проведение дообследования в следующем объеме:
• HLA-типирование.
• Исследование кариотипа.
• Антитела к хорионическому гонадотропину человека (ХГЧ).
• Исследование на антифосфолипидные антитела.
• Волчаночный антикоагулянт.
• Блокирующий фактор крови.
• Иммунограмма и определение интерферонового статуса.
Помимо этого, ситуацию прояснить может УЗ-исследование органов малого таза с допплером (позволяет оценить кровоток), гистероскопия и диагностическое выскабливание для определения патологии со стороны эндометрия.
С каждым годом проводится все большее количество ЭКО, в России эта цифра составляет около 3000, 1/3 из них проводится по квотам, результативность также имеет тенденцию к росту. Все это дает надежду на «полосатый» тест и радость от появления долгожданного ребенка, пусть даже и не с первой попытки.




комментарии к статье
0