Беременность и роды при гестационном пиелонефрите
При развитии воспалительного процесса в почках возникает заболевание пиелонефрит. Он вызывается кишечной палочкой, стафилококками, энтерококками, протеями. Но иногда причиной этой болезни становится беременность. В таких случаях пиелонефрит называется гестационным. Данная статья расскажет о беременности при гестационном пиелонефрите, родах и послеродовом периоде.
Причины появления гестационного пиелонефрита
В связи с увеличенной маткой в период беременности увеличивается давление на мочеточники, что приводит к расширению верхних мочевых путей. Помимо этого ухудшается двигательная способность мочеточников и нарушается отток урины. В застоявшейся моче развивается инфекция, приводящая к возникновению патологии. Развитие гестационного пиелонефрита в основном возникает во второй половине беременности, достигает своего пика на седьмом месяце и проходит после родов.
В группу риска входят женщины, у которых до зачатия ребенка или во время беременности был цистит, уретрит, бактериурия или другие инфекции мочеполовой системы.
Симптомы
Проявления болезни у каждого человека могут быть разными и зависят от индивидуальных особенностей организма и формы пиелонефрита. Медики выделяют две формы данного заболевания:
• острый – у женщин с первой беременностью возникает на 16-21 неделе, а у повторнородящих – на 24-32 неделе;
• хронический – встречается чаще, чем острый. Инфекция появляется еще до беременности, а в период вынашивания ребенка начинают проявляться симптомы болезни.
Симптомы гестационного пиелонефрита хронического характера напоминают признаки простуды или гриппа – невысокая температура, головные боли, общее недомогание и лихорадка. Антивирусные средства устраняют эти симптомы, однако пиелонефрит продолжает развиваться.

В случае обострения заболевания симптомы зависят от срока беременности:
• на ранних сроках (до 12 недель) женщина может жаловаться на тупые и ноющие болезненные ощущения в пояснице и промежности, температура повышается до 38°С;
• начиная с 12 недели и до родов при гестационном пиелонефрите у пациентки наблюдается отсутствие аппетита, быстрая утомляемость, болезненные ощущения при мочеиспускании, слабость, частое и болезненное мочеиспускание.
Независимо от срока может возникать неполное и затрудненное мочеиспускание. В некоторых случаях наблюдаются скачки артериального давления.
При острой форме заболевания возникают такие симптомы:
• болезненные ощущения в пояснице, отдающие в промежность;
• высокая температура тела (до 39 °С);
• повышенная потливость, общее недомогание;
• дискомфортные ощущения при мочеиспускании.
Влияние гестационного пиелонефрита на беременность и роды
Наличие любой инфекции в организме будущей матери очень опасно. Не стал исключением и гестационный пиелонефрит. Течение беременности и родов при пиелонефрите осложняется следующим:
• возрастает вероятность развития внутриутробной инфекции у ребенка, что чревато инфекционно-токсическим шоком и сепсисом для беременной;
• лихорадка, ощущение боли, интоксикация организма приводит к повышенной возбудимости матки, следовательно, может возникнуть самопроизвольный аборт;
• у плода развивается гипоксия, нарушения в развитии, медленный набор веса тела;
• высокий риск развития гестоза (40% случаев), отеков, повышения АД, поражения мозга;
• приводит к фетоплацентарной недостаточности и преждевременным родам при пиелонефрите в 37 недель и раньше;
• развитие анемии, которая осложняет не только беременность, но и ослабляет родовую деятельность.
Чем опасны роды при пиелонефрите, так это вероятностью большой кровопотери.

Диагностика гестационного пиелонефрита
На сегодняшний день для диагностики пиелонефрита медики используют один или несколько способов из нижеприведенных:
• проверка на симптом Пастернацкого – при поочередном постукивании пальцами с обеих сторон в области поясничного отдела пациент испытывает болезненные ощущения;
• клинический анализ крови с расчетом лейкоцитарной формулы. Данный способ диагностики актуален только на начальных стадиях заболевания, при поздней стадии воспаления уровень лейкоцитов может не повышаться;
• анализ крови на биохимический состав. Врач обращает внимание на содержание мочевины (норма не более 8,3 ммоль/л) и уровень альбумина (завышенный показатель свидетельствует о хронических заболеваниях почек);
• ОАМ с анализом осадка. При патологиях почек в моче будут обнаружены цилиндры различного характера, клетки переходного или почечного эпителия. Если в почках идет воспалительный процесс, то уровень лейкоцитов и эритроцитов будет завышен;
• анализ мочи по Нечипоренко позволяет выявить скрытый гестационный пиелонефрит.
Лечение гестационного пиелонефрита у беременных
Для того, чтобы определить с врачебной тактикой, прежде всего беременная должна сдать бактериальный посев мочи на определение возбудителя пиелонефрита и антибиотика, который на него влияет. Изучив результат бакпосева, доктор назначает антибиотики, которые не вызовут у малыша патологий развития. Беременная не должна пугаться того, что ей назначили антибиотик, ведь воспаление наносит ребенку куда более серьезный вред, чем медикаменты. Зачастую врачи назначают следующие препараты: Фитолизин, Цефтриаксон, Цистон, Ампициллин, Спирамицин.
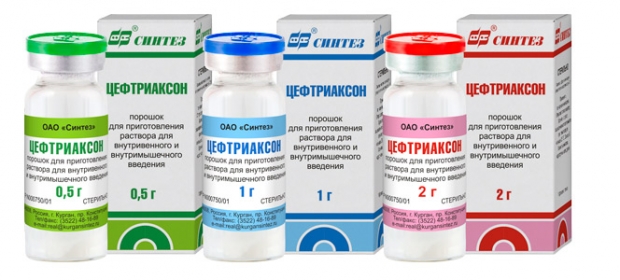
В комплексе с антибиотиками, женщине назначаются спазмолитические средства, которые помогут снять боль и улучшат ее самочувствие. Курс терапии длится две недели.
В случаях, когда антибиотики не оказывают нужного эффекта, доктор приписывает альтернативные препараты с бактериофагами («полезными» вирусами, которые уничтожают тот или иной вид бактерий). Бактериофаги выбираются в зависимости от характера возбудителя и принимаются перорально либо вводятся непосредственно в почку через дренаж или катетер.
Чтобы ускорить процесс лечения хронического пиелонефрита при беременности необходимо соблюдать следующие рекомендации:
• лежать в постели и не вставать без надобности;
• пить в больших количествах негазированную минеральную воду, клюквенный морс, почечный чай или сбор;
• добавить в свой рацион арбузы, дыни, черную смородину, персики, груши, виноград, огурцы;
• ограничить употребление соли и полностью отказаться от пряностей, маринованных и жареных продуктов. Также доктора рекомендуют кофе заменить цикорием;
• несколько раз в сутки принимать коленно-локтевую позу, которая улучшает отток мочевины.

После окончания курса лечения беременная должна раз в 14 дней сдавать общий анализ мочи и раз в месяц – на бакпосев. В каждом пятом случае болезнь повторно обостряется.
Роды при гестационном пиелонефрите
Ведение родов при гестационном пиелонефрите осложняется тем, что инфекция может негативно отразиться на состоянии роженицы в послеродовом периоде. Поэтому роды при хроническом пиелонефрите проходят естественным путем. В редких случаях, когда у беременной наблюдается тяжелая форма гестоза, медики прибегают к родоразрешению с помощью кесарева сечения. Это связано с тем, что во время хирургического вмешательства можно занести инфекцию с мочевыделительной системы в матку либо заразить ею ребенка.
Беременная готовится к родам при пиелонефрите в 38 недель акушерами-гинекологами и терапевтами. Многие женщины задаются вопросом, как может пиелонефрит повлиять на роды в срок 40 недель. Медики не пролонгируют срок родов с пиелонефритом из-за высокого риска попадания инфекции от матери к ребенку.
Пиелонефрит в послеродовом периоде
Одним из осложнений после родов является обострение хронического пиелонефрита. Симптомы у него такие же как и во время беременности. Как лечить пиелонефрит после родов решает врач, так как необходимо учитывать совместимость лечебных препаратов с лактацией. Так как все медикаменты, которые принимает мама, попадают в молоко, то при лечении антибиотиками нужно на время отказаться от грудного вскармливания. Курс терапии таблетированными средствами или антибиотиками в виде инъекций длиться 10-14 дней. В течение этого времени малыша кормят смесями, а мама должна сцеживаться, чтобы молоко не перегорело.

Ответ на вопрос «Опасны ли роды при хроническом пиелонефрите?» зависит не только от того на каком сроке возникла эта патология. На развитие осложнений в большей степени влияет степень тяжести болезни. Совместная работа гинекологов и терапевтов сводит к минимуму вероятность инфицирования малыша и позволяет облегчить родовую деятельность.




комментарии к статье
0