Тазовое предлежание плода. Роды при тазовом предлежание плода
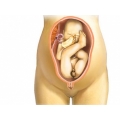
Одна из распространенных патологий в акушерской практике – тазовое предлежание. Эта проблема встречается примерно в 3-5% случаев, и за последние десятилетия ее частота существенно не менялась.
Основные причины тазового предлежания
Расположение плода находится под воздействием многих факторов, поэтому пока удалось выяснить лишь некоторые причины, ведущие к возникновению тазового предлежания. Наиболее очевидные факторы таковы:
- Разнообразные преграды, которые не дают голове находиться в нужном положении (возле входа в малый таз). Такими помехами могут стать миомы, опухолевые образования в малом тазу, неправильное расположение плаценты, слишком большая головка (например, если у плода гидроцефалия). Также преграда может создаваться особенностями строения таза, когда он слишком узкий либо имеет нетипичную форму.
- Патологии маточных сокращений. Бывают случаи, когда нижние отделы матки находятся в гипертонусе, в то время как тонус верхних участков снижен. По этой причине происходит отталкивание головки ребенка от входа в таз, и она располагается вверху. Такие патологии обычно связаны с длительно протекающими воспалениями миометрия, частыми беременностями и трудными родами. А еще на тонус мышц матки плохо влияют выскабливания и послеоперационные рубцы.
- Стесненность плода в движениях. Она обусловлена особенностями строения матки (она может быть двурогой, седловидной формы или же с перегородками). Также шевеления плода могут быть ограничены из-за того, что пуповина обвилась вокруг той или иной части тела или по причине маловодия.
- Чрезмерно высокая активность ребенка. Это случается при таких нарушениях как многоводие, недоношенность и замедленное развитие плода. Кроме того, чрезмерная подвижность ребенка может быть связана с пороками развития его головы. Прежде всего, речь идет об анэнцефалии или микроцефалии. (То есть когда голова имеет слишком маленький размер).
Но нередко встречаются случаи, когда указанные патологии присутствуют, а тазовые предлежания при этом не возникают. Бывает и наоборот – тазовое предлежание сформировалось, но видимых причин нет совсем. И тогда разобраться в ситуации до конца становится совсем непросто.
Виды тазового предлежания
Все тазовые предлежания можно поделить на две основные группы, зависящие от размещения плода в матке, - ягодичные предлежания и ножные. К ягодичным принято относить собственно ягодичное (его еще могут называть неполным), а также ягодичное смешанное. Когда ягодички ребенка направлены к входу в малый таз, а нижние конечности протягиваются вдоль тела, говорят о чисто ягодичном варианте. А вот когда ребенок не только ягодицами, а еще и ножками обращается к входу, то предлежание уже считается смешанным. Ножки плода в такой ситуации сгибаются и в коленях, и тазобедренных суставах.
Ножные предлежания классифицируются так: полный вариант (с обращением обеих ножек к входу в малый таз), неполный (с обращением всего лишь одной конечности к входу) и коленное.
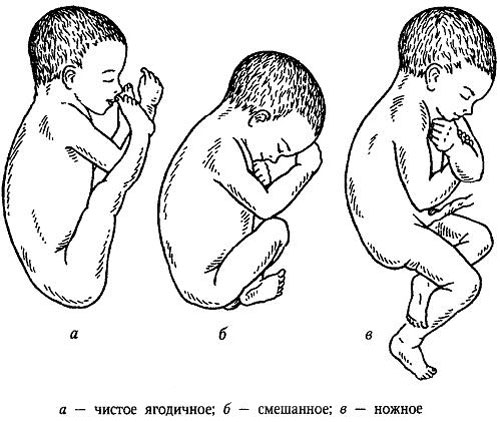
Более или менее благоприятна чисто ягодичная форма. Если масса плода не превышает допустимых значений, то есть вероятность благополучных естественных родов. А вот в остальных случаях риски осложнений, к сожалению, существенно повышаются. Так, ножной вариант считают очень неблагоприятным из-за того, что при родах он приводит к тяжелым последствиям – травматизации ребенка, асфиксии, выпадению пуповинных петель.
В норме плод постоянно меняет расположение внутри матки. Поэтому предлежание формируется уже на поздних этапах – примерно к 35-й неделе беременности. Значит, делать какие-либо выводы и уж тем более диагностировать одну из форм патологических предлежаний до этого срока просто нет смысла. Преждевременное медицинское заключение может оказаться неправильным и плохо повлияет на эмоциональный настрой беременной. К тому же неверный диагноз может ввести в заблуждение других врачей, консультирующих беременную, и заставит их принять неверные решения о родоразрешение.
Методы диагностики тазового предлежания
Медицинская диагностика начинается с врачебного осмотра и влагалищного исследования. Более точную картину можно получить посредством УЗИ. Эхография дает хорошие шансы не только подтвердить факт тазового предлежания, но и точно выяснить его разновидность. Очень информативна в этом смысле методика трехмерной эхографии.
При обследовании важно не только выяснить расположение головы плода, но и оценить, насколько она разогнута. Если степень разгибания слишком велика, усиливается риск серьезных последствий, поскольку при родах плод может пострадать от сильных травм шейного отдела позвоночника, мозжечка.
Итак, патологии предлежания ухудшают течение беременности, и есть высокая вероятность различных осложнений. Самые распространенные последствия: досрочные роды или их угроза, а также фетоплацентарная недостаточность и гестоз. На фоне этих патологий нередко развивается состояние гипоксии или случается задержка в развитии плода. Кроме того, велика вероятность обвитий пуповины или аномального объема околоплодной жидкости. Изучить состояние ребенка можно с помощью функционального оценивания посредством допплерографии и КТГ.
Известно, что с тазовыми предлежаниями связана повышенная вероятность пороков развития. При тазовом предлежании они диагностируются примерно в три раза чаще, чем в случае головного. Прежде всего, это аномалии органов пищеварения, нервной системы, сердца, сосудов и опорно-двигательной системы.
По результатам допплерографии у беременных с тазовым предлежанием плода часто отмечаются патологии маточно-плацентарного кровотока. Фетоплацентарная недостаточность диагностируется более чем в 50 % случаев.
Роды при тазовом предлежание
Тазовое предлежание предполагает обязательную госпитализацию будущей матери в родильное отделение (на сроке 38 недель беременности). В стационаре женщина проходит всю необходимую диагностику и готовится к предстоящим родам. Врачи определяют примерную дату рождения ребенка и подбирают наиболее подходящий в данной ситуации способ родоразрешения.
Обследование беременной с тазовым предлежанием плода
Во время пребывания женщины в стационаре осуществляют диагностические мероприятия. Сначала выясняют, какие заболевания беременная перенесла в прошлом, и анализируют данные анамнеза. При этом принимают во внимание наличие предыдущих беременностей и учитывают особенности их течения. Затем изучают общее состояние организма беременной и оценивают ее самочувствие, определяют психосоматический статус. Тщательно изучают акушерскую ситуацию, точно оценивают срок беременности, проводят детальную диагностику предлежания. Кроме того, изучают состояние матки, определяют, какую степень «зрелости» имеет ее шейка, оценивают параметры таза, учитывают особенности его строения.
Для оценки состояния ребенка применяют УЗИ-диагностику. Очень важно своевременно рассчитать, какую примерно массу будет иметь плод. При тазовом предлежании это имеет большое значение – вес плода боле 3500 г может привести к осложнениям при родах. Пороки развития плода и объем околоплодной жидкости хорошо определяются посредством эхографии. Также этот метод позволяет обнаружить наличие новообразований в матке или ее придатках.
Большую роль в диагностике играет плацентография. С ее помощью врачи исследуют структуру плаценты, уточняют ее расположение, определяют толщину и степень зрелости. Еще один важный диагностический метод – допплерография. Она позволяет изучить особенности кровотока (плодового, плодово-плацентарного и маточно-плацентарного). Эффективность допплерографии повышается, когда ее сочетают с цветовым картированием. Тогда появляется возможность обнаружить аномалии пуповины и предположить ее обвитие вокруг какой либо части тела ребенка.
Важно не просто подтвердить факт наличия тазового предлежания, но и точно диагностировать его вид. Также необходимо оценить степень разгибания головки плода. Кроме того, нужно принять во внимание пол ребенка. Ведь, как известно, девочки лучше переносят возникающую при родах стрессовую ситуацию. Наиболее точную картину при диагностике тазовых предлежаний можно получить, используя метод трехмерной эхографии.
Возможные способы родоразрешения при тазовом предлежание плода
Планируя способ родоразрешения, врач должен тщательно все обдумать и учесть особенности протекания беременности у конкретной пациентки. Ведь операция кесарева сечения далеко не всегда может гарантировать успешный результат без осложнений, несмотря на широкие показания к этой процедуре при тазовых предлежаниях. Хирургическое вмешательство может привести к травматизации плода. Вероятность травм особенно высока, если ребенок недоношен или имеет слишком большие размеры. Также выполнять кесарево сечение опасно, если произошло несвоевременное излитие вод или когда головка малыша находится в разогнутом положении. Оптимальная частота оперативных вмешательств – примерно 60-70%.
Стоит отметить, что один лишь факт тазового предлежания не всегда является основанием для принятия решения об оперативном вмешательстве. Показанием к операции является наличие других факторов, отрицательно влияющих на течение беременности. Решение о необходимости кесарева сечения принимается в случаях, когда высок риск осложнений при родах.
Основными показаниями к плановой процедуре кесарева сечения (даже если беременность протекает без дополнительных осложнений) считаются такие патологии: разгибание головки плода, задний вид при тазовом предлежании, ножная форма предлежания.
Ножное предлежание грозит серьезными осложнениями при родах. Как только изливаются воды, начинается быстрое продвижение ножек плода, его ягодиц и туловища по родовым путям. А шейка матки в это время не успела подготовиться к рождению ребенка. Она пока еще не полностью раскрыта и недостаточно сглажена. Головка ребенка слишком крупная, чтобы без осложнений пройти по неподготовленному к родам каналу. Последствия могут быть очень тяжелые, включая асфиксию, травматические повреждения и даже смерть плода.
Не менее опасно и значительное разгибание головы. Во время прохождения плода по родовым путям разгибание становится еще больше, в результате чего ребенок может сильно травмироваться.
Задний вид тазового предлежания приводит к нарушению естественного механизма родов. Из-за этого роды протекают слишком медленно, и плоду угрожают серьезные опасности – повреждения и асфиксия.
Другие показания к оперативному родоразрешению связаны с наличием дополнительных осложняющих факторов. Так, плановое кесарево проводится, когда тазовое предлежание сочетается с такими патологиями:
- неправильная форма таза или его узость;
- слишком маленький (до 2000 г) или, наоборот, очень крупный (сверх 3500 г) плод;
- патологии расположения плаценты;
- предлежание пуповины;
- устранение в прошлом свища (кишечно-полового и мочеполового);
- наличие рубцов на матке;
- рубцовые изменения в районе промежности, а также влагалища и шейки матки;
- проявления варикоза в районе вульвы и влагалища;
- задержка внутриутробного развития;
- большие миомы;
- различные нарушения развития матки;
- недостаточная готовность шейки матки к родам, неготовность организма матери к рождению ребенка;
- гестоз;
- фетоплацентарная недостаточность;
- гемолитическая болезнь у плода;
- первые роды в зрелом возрасте - от 30 лет.
Также кесарево сечение рекомендовано в случаях, когда беременность наступила в результате использования медицинских репродуктивных технологий (ЭКО). Еще одним показанием к хирургическому вмешательству является и отягощенный анамнез беременной, если в прошлом имели место: рождение мертвого ребенка, неоднократное невынашивание, появление на свет больного ребенка, роды с травматизацией плода, преждевременные роды с невыжившим ребенком, бесплодие. Решение в пользу операции могут принимать и при смешанном варианте, если женщина первородящая.
Если плод мужского пола, для него существует дополнительная опасность. Связана она с предлежанием мошонки. По данным многолетней медицинской практики мальчики, находящиеся в тазовом предлежании и появившиеся на свет естественным путем, в будущем нередко сталкиваются с проблемой бесплодия. Причиной этой патологии являются травмы яичек во время прохождения плода по родовым путям. Поэтому если пол плода – мужской, и при этом присутствуют другие неблагоприятные факторы, будет разумно принять решение о родах с помощью оперативного вмешательства. Но, к сожалению, в ряде случаев ситуация усложняется из-за невозможности точно определить пол плода, который пребывает в тазовом предлежании. Если же вопрос был решен в пользу естественных родов, нужно не допустить, чтобы их второй период затянулся надолго. Плод извлекается очень аккуратно и, насколько возможно, быстро. Затем новорожденному оказывают необходимую медицинскую помощь.
Во многих случаях при тазовом предлежании (и смешанном, и чисто ягодичном) складывается благополучная акушерская ситуация, когда допускаются роды без хирургического вмешательства. Кесарево сечение не показано при хорошем общем самочувствии женщины, когда параметры таза соответствуют плоду, организм полностью готов к родовой деятельности, а головка малыша согнута.
Если планируется естественное родоразрешение, женщине необходимо заранее позаботиться о состоянии своего организма и подготовить его к предстоящим родам. Дородовая подготовка предполагает прием витаминов, общеукрепляющих и успокоительных средств, а также спазмолитиков. Эти лекарственные препараты снизят вероятность нарушений родовой деятельности и кровотечений, улучшат состояние фетоплацентарного комплекса.
При тазовом предлежании, естественно, роды будут отличаться от обычных, поэтому их относят к патологическим. При ведении подобных родов нужно учитывать, что они относятся к категории высокого риска по возникновению осложнений и требуют целого комплекса профилактических мероприятий.
В первый период родов очень важно защитить от повреждений плодный пузырь. Он должен оставаться целым, пока не откроется шейка матки. В этом поможет строгое соблюдение роженицей постельного режима, в позе лежа на боку (со стороны спины плода).
Во время родов осуществляется непрерывное мониторное наблюдение за плодом и сокращениями маточных мышц (при помощи кардиотокографии). С целью предотвращения патологий родовой деятельности при открытии на 4 см шейки роженице ставят капельницы с препаратами-спазмолитиками (но-шпа с глюкозой). Через каждые два часа осуществляют внутривенное введение лекарств, стимулирующих микроциркуляцию, а также маточно-плацентарный кровоток. Это необходимо, чтобы не допустить развития у плода гипоксии.
Для профилактики родового стресса и для предупреждения нарушений в сократительной активности маточных мышц необходимо обеспечить роженице эффективное обезболивание. Мероприятия по обезболиванию следует начинать в период активной фазы, когда шейка приоткрывается на 3-4 см. Больше всего для подобных ситуаций подходит эпидуральная анестезия, которая не просто уменьшает болевые ощущения, но и способствует расслаблению мускулов тазового дна, нормализует родовую деятельность, понижает риски травматизации ребенка. Важно отметить, что в случае применения анестезии такого типа необходимо строго контролировать сократительную деятельность маточной мускулатуры.
Родовые осложнения более характерны для тазовых предлежаний, чем для головных. Даже если плодный пузырь цел, раскрытие шейки идет более медленно, чем нужно. В течение продолжительного времени ягодицы остаются над входом в таз. При этом не происходит формирование пояса прилегания, который должен разделить передние воды и задние. Такая патологическая ситуация грозит опасными нарушениями, возникающими в процессе родов в их первый период. Самые распространенные из них такие: различные нарушения родовой деятельности, слишком длительное время родов, несвоевременно отошедшие воды, выпадающие мелкие части плода, выпавшая пуповинная петля, появление у плода выраженной гипоксии, хориоамнионит, отслойка плаценты.
Вероятность несвоевременного отхождения вод в подобных ситуациях может достигать 40-60%. Поскольку воды не разделены на передние и на задние, то они до конца изливаются. А это нередко приводит к выпадениям мелких частей, петель пуповины и формирует почву для развития инфекционного процесса и хориоамнионита. Поэтому после отхождения вод осуществляют влагалищный осмотр, чтобы выяснить, произошло ли выпадение пуповинных петель или же мелких частей плода. Если подозрения оправдались, то от родов естественным путем лучше отказаться.
Если воды уже отошли, а шейка при этом подготовлена к началу родов, нужно убедиться в удовлетворительном состоянии ребенка и ожидать родовой деятельности. Если спустя 2 или 3 часа она так и не наступила, приходится прибегать к стимуляции родов. Если методы родовозбуждения не оказывают должного эффекта, и родовая деятельность так и не развивается, врачи принимают решение о хирургической процедуре.
Примерно каждый четвертый случай аномалии родовой деятельности связан с одной из следующих причин:
- аномалии матки,
- незрелая шейка,
- проблемы с тонусом матки,
- несвоевременно отошедшие воды,
- наличие миомы,
- узость материнского таза,
- ошибки, связанные с ведением родов.
В случае родовой слабости роженице обязательно потребуется медикаментозная родостимуляция. Ей ставят капельницу с препаратами, которые усиливают сократительную способность маточных мышц. При плохом состоянии плода или недостаточном эффекте от стимуляции выполняется кесарево. Нужно отметить, что стимуляция показана лишь в тех ситуациях, когда шейка матки хорошо открылась (шире, чем 5 см). Если же этого не произошло, решается вопрос о хирургической процедуре.
Для детей, пребывающих в тазовых предлежаниях, серьезной угрозой считается дискоординированная родовая деятельность. Тогда роды принимают затяжной характер, увеличивается безводный период, и у ребенка может возникнуть состояние острой гипоксии. А это значит, что в подобных случаях решение о естественном процессе родов нецелесообразно.
Итак, основными показаниями к экстренному оперативному вмешательству считаются:
- выпадение пуповинной петли или же мелких частей плода;
- незрелая шейка после отхождения вод;
- родовая слабость с недостаточным открытием шейки - до 5 см;
- нет результата после 3 часов родовой стимуляции;
- дискоординация родовой деятельности;
- когда у плода возникла острая гипоксия;
- отслойка плаценты.
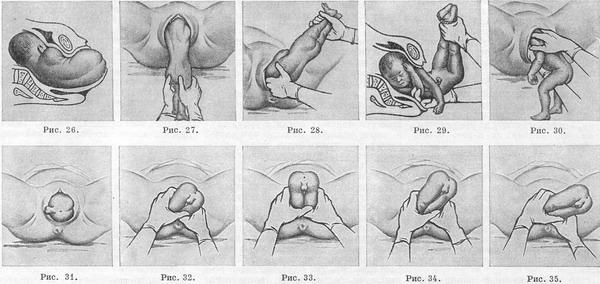
Во втором периоде шейка раскрыта полностью, тазовый конец плода располагается на тазовом дне. Наступило время для потуг. Роды стараются не форсировать, пока ребенок не появится до пупка. Иначе могут запрокинуться верхние конечности, а головка сильно разогнется.
Оптимальная поза для роженицы – прилечь на спину, с упирающимися в специальные подставки согнутыми ногами. В такой позиции гораздо легче поддерживать достаточную потужную активность, которая необходима для успешного рождения плода. Чтобы уменьшить угол наклона таза и при этом усилить потуги, желательно прижать к животу руками бедра. В конце рождения плода такая поза важна, поскольку она облегчает выход головы.
Во время второго периода необходимо внимательно следить за состоянием ребенка и периодически контролировать его сердцебиение. Сейчас из его кишечника может понемножку выступать первородный кал. При тазовых предлежаниях его выделение - распространенное явление.
Когда прорезывается тазовый конец, промежность рассекают. Это нужно для того, чтобы облегчить прохождение плода, уменьшить вероятность асфиксии и травматизации, сократить второй период и не допустить разрывов.
Как только ребенок рождается до пупка, происходит очень опасный момент родов. Ведь после выхода тазового конца родовые пути недостаточно растянуты для того, чтобы свободно пропустить голову. Поэтому во время ее прохождения петли пуповины оказываются прижатыми к стенке таза. Крайне важно, чтобы время такого прижатия не длилось больше 3-5 минут. Иначе возможны серьезные осложнения – повреждения и даже асфиксия. Если пережатие пуповины сохраняется дольше 10 минут, то ребенок может погибнуть. Еще одна угроза, связанная с задержкой прохождения головки, - риск отслойки плаценты, поскольку после того, как рождается тело плода, объем матки становится меньше. В этом случае необходимо применение специальных методов, которые помогут благополучно извлечь плод и завершить роды успешно.
Последовый и послеродовой периоды не требуют каких-то специальных мероприятий. Все проходит примерно так же, как и в случае головного предлежания. Врач тщательно осматривает родившую, чтобы вовремя заметить возможные травмы и принять соответствующие лечебные меры. Кроме того, женщине необходима профилактика кровотечений, для чего вводят средства, способствующие повышению тонуса матки.
Особенности ведения новорожденных при тазовом предлежании
В случае тазового предлежания деткам нужен особый подход, поскольку у них имеется повышенный риск развития тех или иных осложнений (особенно неврологического характера).
Во время первого осмотра новорожденного нужно убедиться в отсутствии внутричерепных и позвоночных повреждений, аномалий мозгового кровообращения. Также необходимо исключить дисплазию тазобедренных суставов.
Бывают случаи, когда требуется прибегать к безотлагательным реанимационным мерам (асфиксия во время родов или же признаки аспирации околоплодной жидкостью).
Диагностика детей включает такие методы: УЗИ головного мозга, допплерография, дающая возможность исследовать особенности церебрального кровотока, эхография для оценки состояния органов, и, в некоторых случаях, рентген тазобедренных суставов. Также рекомендовано обследование у невропатолога.
Риски для матери при тазовом предлежании
Тазовые предлежания повышают риск родовых повреждений. Чаще всего у рожениц наблюдаются травмы таза, разрывы промежности, влагалища, вульвы и шейки матки.
Осложнения для здоровья матери связаны с затянувшимися родами, долгим безводным промежутком, нарушениями родовой деятельности, инфекциями, травмами, хирургическими вмешательствами, большой потерей крови.
Профилактика осложнений при тазовом предлежании
К основным профилактическим мерам относятся:
- Ранняя диагностика позднего гестоза, угрозы выкидыша, фетоплацентарной недостаточности и проведение соответствующей терапии.
- Прием медицинских препаратов в профилактических целях.
- Пренатальный скрининг.
- Профилактика перенашивания.
- Предотвращение развития слишком крупного плода.
- Специальные упражнения.
- Принятие во внимание рисков и вероятных последствий.
- Своевременное принятие решения о кесаревом сечении.
- Профилактика возможных кровотечений и нарушений в сокращениях матки.
- Продуманная тактика ведения родов, бережное родоразрешение.
- Правильное ведение послеродового периода.
- Всесторонняя диагностика новорожденных детей (скрининг новорожденных).
Если женщина относится к группе риска по тазовому предлежанию, ей назначают специальные профилактические мероприятия. Их цель – предотвратить преждевременные роды, не допустить перенашивания беременности, а также снизить вероятность гестоза и фетоплацентарной недостаточности.
Очень важно в подобных случаях придерживаться спокойного, размеренного режима дня, хорошо высыпаться ночью и находить время для дневного отдыха. Рацион беременной должен быть хорошо продуман, поскольку очень важно не допустить развития слишком большого плода.
Если диагностировано тазовое предлежание, то беременной необходимо освоить комплекс специальных упражнений, связанных с изменением тонуса матки и передней брюшной стенки. Такая гимнастика поможет перевести тазовое предлежание в головное. Выполнять упражнения совсем несложно. Нужно лечь на ровную твердую поверхность и 3-4 раза поочередно поворачиваться на левый и правый бок каждые 10 минут. Делать гимнастику нужно за несколько минут до приема пищи утром, днем и вечером. Полный курс длится от недели до 10 дней. Подробно о том, как исправить тазовое предлежание на головное, читайте в статье: "Положение и предлежание плода при беременности". Но стоит учесть, что далеко не всегда эта гимнастика оказывается эффективной. В некоторых случаях положение плода остается неизменным.




комментарии к статье
0